小児科医が発達障害の子どもを診れなくなる時代がくる?説を検証
皆さん、こんにちは。
5月2本目です。ゴールデンウィークいかがお過ごしでしょうか?
米国にはゴールデンウィークがないので羨ましい限りです。
さて今回はSNSで話題になった「小児科医と発達障害の診療」の話題です。これは少しSNSで議論するのが難しかったので、こちらでわかりやすく解説したいと思います。
ふらいと先生のニュースレターは、子育て中の方が必要な「エビデンスに基づく子どもを守るための知識」をわかりやすくお届けしています。過去記事や毎月すべてのレターを受け取るにはサポートメンバーをご検討ください。
SNSで話題になった「小児科医と発達障害診療」
先日SNSに投稿した内容が大きな反響を呼びました。
これは6月に変わる制度のことを軽くつぶやいたのですが、思わず万バズしてしまいました。

6月からの精神科通院療法の診療報酬4割減を児童精神科と小児科への適応を止めてください
このままでは子どもの発達障害を治療する病院が激減し医療崩壊が起きます https://t.co/3SwDnMH3xZ
これは今年6月に行われる令和8年度診療報酬改定に伴った制度変更です(#1)。
診療報酬改訂とは、簡単にいうと、病院・クリニック・薬局が、保険診療をしたときにもらえる公定価格を国が見直すことです。
たとえば、患者さんが診察を受けると、医療機関は初診料、検査料、処方料、処置料などを保険に請求します。これらは自由に値段を決めているのではなく、国が決めた点数で計算されています。厚生労働省の資料でも、診療報酬は保険医療サービスに対する対価として保険医療機関・保険薬局が受け取る報酬である、と説明されています。
たとえるなら、医療版の価格表・料金表の改定というところでしょうか。
今回の改定で、「通院・在宅精神療法」に新しい注釈(注13)が加わり、精神保健指定医を持たない医師が一定の施設基準を満たさない医療機関で行った場合は、所定点数の100分の60、つまり4割減で算定するというルールが導入されました。
研修医上がりで十分なトレーンングを受けず「直精」というルートで精神科医になって発達障害のお子さんを診察したり、バイト医師が発達障害の診療をライトにしているという怪しい話は聞いたことがあったので、「不適切な精神科診療を是正するため」という大義名分は理解できます。
一方で、現場の小児科医や、発達障害の子どもを抱えた家庭からは「これは子どもの医療崩壊につながる」「大人の問題の是正のしわ寄せが子どもに来る」という強い懸念がXやnoteなどで一気に拡散しました。
私も日々診療をしている小児科医として、この改定をどう受け止めるべきか、何が論点で、どこに「死角」があるのか、できるだけ平易な言葉で整理しておきたいと思います。
発達障害のお子さんを抱えるご家庭にとっても、これからかかりつけ医とどう向き合うかを考える材料になればうれしいですし、政策論議をフォローする上で押さえておくと便利な制度用語についても、必要に応じて寄り道しながら説明していきます。
少し制度の話が続きますが、最後の章で私自身がどう感じているかも率直にお伝えしますので、お付き合いいただけたら幸いです。
何がどう変わったのか — 改定の中身を整理する
「注13」と4割減算という新しい線引き
まず「通院・在宅精神療法」とは、外来や訪問診療の場で、医師が患者の状態を評価し、面接を通じて症状や生活上の困りごとを整理しながら治療方針を立てていく治療のことを指します。
発達障害の子どもの診療では、診断時の説明、ADHDや自閉スペクトラム症の継続フォロー、思春期の不眠や不安への対応、保護者面談を含む心理教育など、まさに日常的に算定されてきた中核の項目でした。
今回新設された注13は、簡単に言えば「精神保健指定医ではない医師が、厚生労働大臣の定める施設基準を満たして地方厚生局へ届け出た医療機関以外で実施した場合、点数を6割しか算定できない」という条文です(#1)。
たとえば60分以上の初診で、指定医が行えば650点、非指定医が行えば550点、そこから施設基準も満たしていないクリニックでは550点がさらに6割の330点に削られるイメージです。1点10円換算ですので、初診1回あたり数千円分の収入が消える計算になります。
再診の評価点も同様の扱いを受けるため、患者数が多いクリニックほど月単位の影響は大きく、発達外来を多く抱える小児科の中には、年間ベースで数百万円〜千万円単位の減収を試算しているところもあります。
これは家賃、人件費、心理士の確保費用などを差し引くと、外来運営の黒字を一気に赤字に変えるレベルの数字です。しかも移行期間は設けられておらず、6月1日からいきなり新ルールが適用される設計です(小児特定疾患カウンセリング料については後で詳しくお話しします)
クリニック側としては、報酬と人件費のバランスを再計算し、対応できなければ発達外来そのものを縮小・休止する判断にもつながりかねません。患者側から見れば、ある日突然、これまで月1回4年以上通っていたクリニックから予約枠を減らします、新規の発達相談はしばらくお引き受けできません、と告げられるという形で改定の影響が現れる可能性があるということなのです。
精神保健指定医という資格の重み
ここで誤解されがちなのですが、「精神保健指定医」というのは、精神科専門医とは別の、極めて公的な性格を持つ資格です(#2)。
精神保健福祉法に基づき、患者本人の同意がなくても入院や行動制限を判断できる強い権限を、国から付託される医師のことを指します。措置入院や医療保護入院、隔離・身体的拘束、医療観察法の鑑定など、人権制限を伴う重い臨床判断を担うため、取得には精神科を3年以上含む5年以上の臨床経験と、措置入院・医療保護入院などの規定された8つの症例レポートの提出、そして所定の研修修了が要件として定められています(#2)。
実際、精神保健福祉法の運用は、指定医を地域の精神科救急に配備するための制度設計で、現在の指定医は1万5千人規模いますが、その多くは精神科病院や総合病院精神科に所属しています。
指定医を持っているからといって発達障害の子どもを診ることが得意とは限らず、逆に持っていないからといって子どもの心の支援に経験がないわけでもありません。今回の改定はこの指定医=高い専門性という公的位置づけを、外来精神療法の点数評価にもストレートに持ち込んだ点が大きな転換点であり、この点は大いに評価したいと思います。
施設基準のハードルが事実上ほとんどの開業医に届かない
施設側の要件もかなり厳格です。
身体合併症救急に対応する救急告示病院、特定機能病院で精神病床を持つもの、急性期精神病棟入院基本料を届け出ている施設、精神科救急医療体制に組み込まれた医療機関などが想定されており、無床の小児科クリニックや外来主体の心療内科診療所は、現実的にはほぼ該当しません(#1)。
非指定医の医師個人が「経過措置」として通常点数を算定するには、令和8年5月31日時点で精神医療に20年以上従事し、かつ過去1年以内に医療観察法の鑑定や保健所・児童相談所の嘱託医、障害支援区分認定審査会委員といった公的業務に関わっている必要があります(#1)。
20年以上の精神医療従事という条件自体、小児科キャリアの中で満たすのはほぼ不可能です。
改定の本来の標的は、近年急増した精神科を新規標榜するだけの低質クリニック、いわゆる「直精」だと言われていて、そこでは十分なトレーニングを受けていない医師が短時間の面接で抗うつ薬・抗精神病薬を多剤併用処方する事例が問題視されてきました。
中医協の議論でも「初診からわずか数分の面接で4種類以上の向精神薬を処方している事例がある」との指摘があり、これは実害がある問題です。確かに是正は必要ですし、患者が安易に処方依存に追い込まれるリスクは公衆衛生の観点から放置できません。
しかし、子どもの発達外来までこの網に一律にかかってしまう構造になっているのが今回の改定の最大の難点で、「大人の不適切診療を是正するためのルールが、子どもの現場にしわ寄せされている」という批判は決して大きく外れている訳ではありません。少なくとも、適用除外条項や、子ども領域に特化した別建ての施設基準が設定されてしかるべきだったと思います。とくに小児科では「やむなく」発達障害の継続診療を担っている医療機関は、改定前後で診療の質に変化があるわけではないのに、報酬だけが大幅に下がる構造になります。これは医師の労働量に対する評価が制度上歪んだ状態に放置されているということで、放っておけば現場の士気は確実に下がり、結果として子どもの医療資源そのものが目減りしていくことになります。
子どもの発達障害を実際に診ているのは誰なのか
発達障害の子どもは確実に増えている
では実際に子どもの発達障害は誰が見ているのでしょうか?
これを解説する前に、日本での子どもの発達障害の
文部科学省が2022年に行った全国調査では、通常学級に在籍する小中学生のうち、知的発達に遅れはないが学習面または行動面で著しい困難を示す児童生徒の割合は推定8.8%でした(#3)。10年前の同じ調査では6.5%だったので、約2.3ポイント増えていることになります。これは医師の診断ではなく担任教員の評価に基づく数値という限界はあり、即「発達障害が増えている」と言い換えるのは慎重であるべきですが、少なくとも教育現場で「気になる子」が確実に増えていることを示すデータです。
また文部科学省が国公私立の小・中・高等学校と教育委員会に行った「特別支援教育に関する調査」によれば、支援を受けている発達障害の児童・生徒の数は右肩上がりで増え続けています。発達障害(注意欠陥・多動性障害・自閉症スペクトラム障害・限局性学習障害)が通級指導の対象となった2006年(H18)と比べると、当時は約7,000人だったものが2020年(R2)は約97,000人になっており、14年の間に10倍以上に増えていることが分かります。
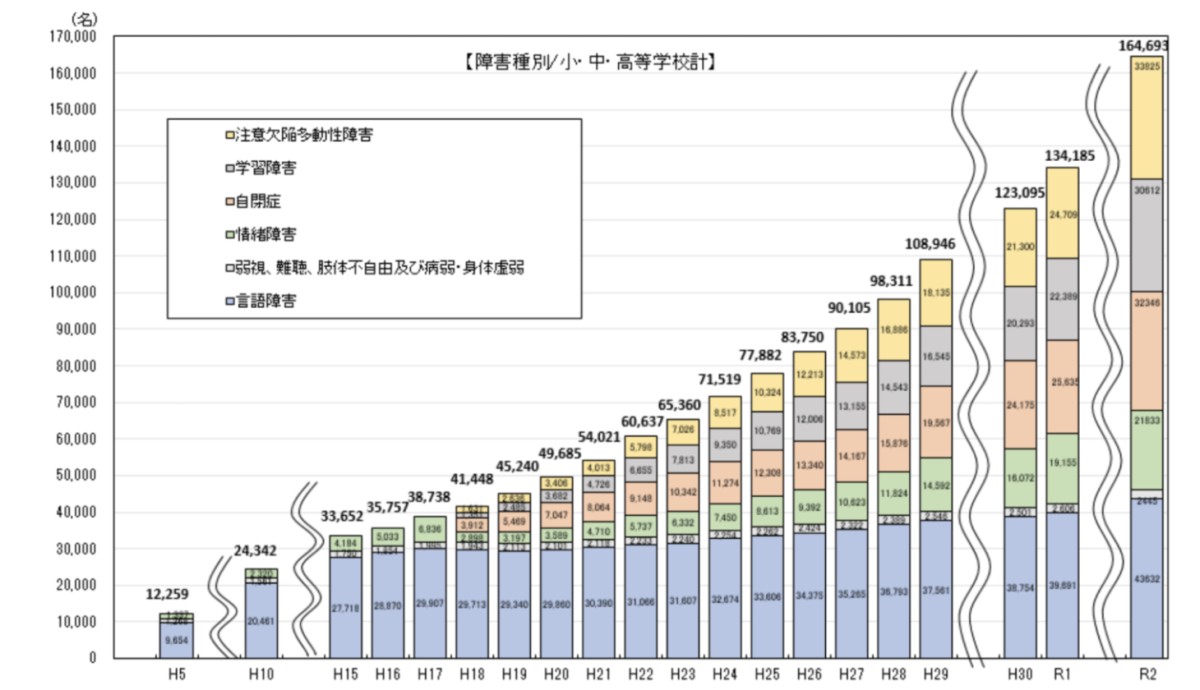
「特別支援教育に関する調査」
診断ベースで見ても傾向は同じで、信州大学の笹山らがJAMA Network Openに報告した日本の大規模コホート研究では、2009〜2014年度生まれの子どもの5歳時点での自閉スペクトラム症の累積発症率は2.75%、対象期間中に新たに自閉スペクトラム症と診断された5歳までの子どもは31万3千人を超え、世界でもトップクラスの診断発生率になっています(#4)。地域差も非常に大きく、各都道府県の累積発症率は0.9%から7.9%まで幅がありました(#4)。
これは日本人だけ脳が違うのではなく、認知が広がり、診断基準(DSM-5でのASDという連続体としての捉え直し)が定着し、保健所・乳幼児健診・学校現場での拾い上げが洗練されてきた結果でもあります。
世界規模で見ても、グローバル疾病負担研究が2024年にLancet Psychiatryに発表したシステマティックレビューでは、世界の自閉スペクトラム症有病者数は約6,180万人、20歳未満の非致死的健康損失の上位に位置づけられ、早期に支援にアクセスできるかどうかが将来の生活の質を大きく左右することが繰り返し示されています(#10)。つまり医療資源厚く投資されるべき領域だというのが国際的なコンセンサスです。
児童精神科のマンパワーは絶望的に足りない
一方で、皆さんもご存知の通り児童精神科のマンパワーは絶望的に足りていません。私が働いていた小児病院でも、院内紹介でさえ発達障害の新患は1年以上待っている状態でした。また定期受診する枠も予約できないんので、我々新生児科が定期受診を担当して様子を伺っている状態でした。もちろんその道のプロである児童精神科医に診療してもらうのが理想と思っていますが、あんな大きい病院で児童精神科医2人ではパンク状態なのも無理がありません。それは我々の業界では暗黙の了解なのです。
問題は、診断や継続支援を担う「児童精神科」のキャパシティが、この急増に追いついていないことです。
日本児童青年精神医学会の認定医は2025年4月時点で758名(#5)、それとは別枠で4学会が共同で運営する「子どものこころ専門医」もありますが、こちらの認定医はさらに小さい母集団です。仮にどちらの資格も合算しても、人口およそ1.2億人の国で、子どもの精神医療を専従で担う医師は1,000名強にとどまります。
しかも東京・大阪・名古屋といった大都市圏に偏在し、県によっては児童精神科を専従で担当する医師が片手で数えられる程度しかいない地域もあります。
実際、本田秀夫先生(信州大学)が研究代表を務めた厚生労働省障害者総合福祉推進事業の全国調査でも、専門医療機関の初診待機が3か月以上に及ぶケースが多数報告されており、地域によっては「半年〜1年待ち」「予約電話を300回かけてようやくつながった」といった事例まで報じられています(#6)。
乳幼児健診で発達の心配を指摘されたご家族が、紹介状を握りしめてようやくたどり着いた専門外来で、次の予約は半年後ですと言われた瞬間の絶望は、想像に難くありません。
発達障害は待っていても自然によくなるものではなく、就学までの早期のサポートが、学齢期以降の二次障害(不登校、自尊感情の低下、抑うつ、不安症、起立性調節障害など)の予防に直結する領域だからです。
1年待つことは、その家族にとって人生の貴重な1年が失われることに等しい。さらに、待機中に保護者の側の心身の不調や、家族関係の悪化が進んでしまうケースも珍しくなく、待つこと自体が二次的なリスクになっているのが日本の現状なのです。
今ある専門医療機関に新規予約が集中しすぎている状況は、本来は地域全体で分散して支えるべき負担が一部の専門家に過度に集中している証拠なのです。
地方の発達障害児診療を支えている小児科医
このキャパシティギャップを実際に埋めているのが、地域の小児科医です。自分も後期研修は地方で小児科医をしたので、状況は理解できます。地方に児童精神科医はいませんし、いてもかなり少数です。
提携媒体
コラボ実績
提携媒体・コラボ実績













